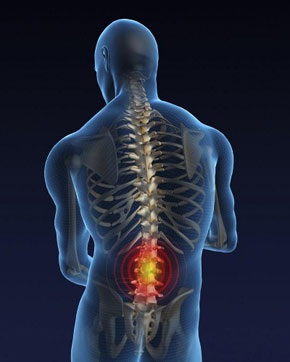
Причины поясничного остеохондроза
К причинам поясничного остеохондроза чаще всего относят сидячий образ жизни и травмы спины. По этому заболеванию к группе риска принадлежат те люди, чья профессия напрямую связана с нагрузками на спину. Это строители, грузчики и даже официанты. Кроме того, люди, имеющие сидячую работу: водители, различные офисные работники.
Значительная роль в развитии заболевания принадлежит неблагоприятной наследственности. Вклад наследственных факторов в появление поясничного остеохондроза составляет около 60%, остальная часть относится на факторы неблагоприятного внешнего воздействия на позвоночник.
При поясничном остеохондрозе могут появиться боли различного характера – как ноющие, которые возникают при длительном сидении или после сна, так и острые стреляющие, застающие в самой неудобной позе и не дающие возможности разогнуться. К болям приводит защемление нервных корешков, раздражение собственных нервов позвоночного столба, отек и раздражение мышц и связок, находящихся в зоне иннервации поясничного отдела позвоночника.
Необходимо отметить, что изолированный поясничный остеохондроз практически не встречается, чаще всего его можно наблюдать одновременно с шейным остеохондрозом.
Симптомы поясничного остеохондроза
Самым общим и наиболее ранним симптомом поясничного остеохондроза можно назвать боль в области поясницы. Она может отдавать в ягодицы, в бедра и голень по внешней поверхности. Применяемый врачами термин дегенеративно-дистрофическое поражение межпозвонкового диска (остеохондроз) подразумевает целый комплекс проблем, которые связаны с различными структурами позвоночного столба: суставы, диски, остеофиты. Проблемы, которые возникают непосредственно из-за поражения диска, включают в себя протрузию диска и дискогенную боль.
Могут возникнуть поясничные боли различного характера – ноющие боли, появляющиеся после ночного сна или длительного сидения, а также стреляющие острые боли, застающие в неудобной позе и не дающие возможности разогнуться. Все эти боли связаны с раздражением нервных окончаний, защемлением нервных корешков, раздражением и отеком мышц, связок в зоне иннервации нервных окончаний поясничного отдела позвоночника.
При чихании и кашле может быть усиление поясничных болей, а также при движениях, в особенности при наклоне туловища вперед. Поясничный остеохондроз может проявиться болью в пояснице, нарушением чувствительности в отдельных участках кожи или мышц ног и нижней половины туловища, а также ослаблением или полным исчезновением сухожильных рефлексов ног. Обычно остеохондроз вызывает искривление поясничного отдела позвоночника.
В зависимости от плоскости искривления, остеохондрозы делят на сколиозы (искривление происходит вправо или влево), лордозы (позвоночник выгнут вперед) и кифозы (поясничный отдел сглажен или даже выгнут назад). В случае защемления при остеохондрозе нервных корешков спинного мозга на уровне поясничного отдела позвоночника, может наблюдаться нарушение мочеиспускания или дефекации, нарушение чувствительности в области промежности или в половых органах.
Обычно начало болей или их обострение при поясничном остеохондрозе происходит после физических перегрузок. При этом возникновение болезненной реакции возможно как непосредственно после нагрузки, так и по прошествии определенного времени после нее. Чаще всего пациенты жалуются на ноющую тупую боль в пояснице, которая иногда отдает в ногу (люмбалгия). Также могут быть жалобы на боль в ноге, усиливающуюся при попытке поднятия тяжести, тряской езде, чихании и кашле, перемене положения туловища и долговременного сохранения одной позы.
Обострение поясничного остеохондроза приводит к сильному и постоянному напряжению мышц спины, к невозможности пошевелиться и разогнуться. При любом движении боль усиливается. Даже недолгое пребывание на холоде вызывает острую боль в пояснице, так называемый «прострел».
К симптомам поясничного остеохондроза также относятся:
- нарушенная чувствительность в ягодицах, бедрах, голени, в некоторых случаях – в стопе
- зябкость ног, спазм артерий стоп (иногда до исчезновения пульса)
- мурашки, покалывание в ногах
- сухость, шелушение кожи в местах возникновения боли или потери чувствительности
- нарушенное потоотделение.
Самым неприятным осложнением поясничного остеохондроза является нестабильность позвонков. Позвонок диском не фиксируется, при возникновении нагрузки поясничный отдел "сползает" с крестца под действием силы тяжести. Этим могут быть спровоцированы опасные нарушения внутренних органов. Особенно это касается мочеполовой системы: для женщин – возникновение проблем с маткой, яичниками, придатками, для мужчин – с потенцией.
Клинические проявления поясничного остеохондроза
Клинические проявления поясничного остеохондроза многообразны и зависят от степени выраженности артрозного процесса, локализации его в сегментах позвонка и распространенности. Основной жалобой больного поясничным остеохондрозом является боль. Она может быть только в пояснично-крестцовой области (люмбалгия), в пояснично-крестцовой области с иррадиацией в ногу (люмбоишиалгия) и только в ногу (ишиалгия).
В начальной стадии поясничного остеохондроза пациенты жалуются на умеренные боли в пояснице, возникающие или усиливающиеся при движении, наклоне вперед, физической нагрузке, длительном пребывании в одном положении. В дальнейшем спустя 1 – 2 года боли распространяются в ягодичную область, в ногу, чаще на одной стороне.
Первое обострение заболевания часто начинается остро после физической нагрузки, травмы или в момент эмоционального и физического напряжения, не координированного движения. При этом острая боль (прострел, люмбаго) сопровождается характерным рефлекторно-тоническим напряжением поясничных мышц. Этим напряжением мышц и определяются защитные позы – фиксированные изменения конфигурации поясничного отдела позвоночника (кифоз или гиперлордоз и сколиоз с ротацией). Значительная обездвиженность нижнепоясничного отдела позвоночника в результате мышечно-тонических реакций встречается при вовлечении 4-го поясничного позвоночного диска и реже при поражении пятого диска.
Клиническая картина поясничного остеохондроза
Клиническая картина поясничного остеохондроза типична. Боль резкая, приковывает больного к месту, при попытке передвижения боль становится невыносимой. Объективным осмотром отмечаю наличие явной контрактуры мышц поясницы с характерной анталгической деформацией позвоночника. Атака острой люмбалгии проходит быстро, в течение нескольких дней, обычно не более 12, а в некоторых случаях через несколько часов. Первый приступ завершается быстрее, чем последующие, которые могут повторяться через год и более. Часто обостряющиеся боли в поясничной области встречается преимущественно у лиц молодого возраста.
Подострая или хроническа люмбалгия протекает иначе. Ей обычно предшествует охлаждение, статические напряжения, длительное пребывание в неудобной позе. Боль часто преобладает на одной стороне поясницы, усиливается при продолжительном сидении, стоянии, после наклона туловища. Пик обострения приходится на 4 – 5-й день, после чего боль начинает ослабевать, если соблюдается покой, обеспечивающий расслабление спазмированных мышц. Подострая люмбалгия протекает неделями, а в неблагоприятных случаях – и месяцами, т.е. становится хронической. При этом обнаруживается тенденция к расширению зоны болевых проявлений – на крестец, ягодицу, ногу, т.е. к рефлекторному формированию картины люмбоишиалгии.
К рефлекторным синдромам люмбоишиалгии относятся мышечно-тонические, нейрососудистые и нейродистрофические проявления, локализующиеся в области поясницы и в области ноги и пояса нижних конечностей (синдромы: грушевидной мышцы, периартроза тазобедренного или коленного сустава, кокцигодинии, ахиллодинии, разгибательной пояснично-тазобедренной ригидности и другие).
Синдром грушевидной мышцы складывается из поражения самой мышцы и сдавления седалищного нерва и нижнеягодичной артерии. Между грушевидной мышцей и расположенной тот час каудальнее крестцово-остистой связкой проходит седалищный нерв и нижнеягодичная артерия. Эти образования подвергаются компрессии между указанными структурами при длительном тоническоем напряжении мышцы. Артрозные изменения в дисках L3-L4, L4-L5, L5-S1 способствуют обширной импульсации из них и возникновение патологического мышечно-тонического рефлекса на расстоянии, в частности, в виде спазма грушевидной мышцы. Для рефлекторного миотонического синдрома грушевидной мышцы характерны симптомы Боне (приведение бедра сопровождается напряжением мышцы, болезненностью) и вибрационной отдачи. При синдроме грушевидной мышцы формируются признаки поражения седалищного нерва: боль в голени и стопе и вегетативные нарушения в них. При значительной компрессии нерва появляются и нарушения двигательной и рефлекторной сферы: мышечные гипотрофии, снижение ахиллового рефлекса. При сдавлении нижнеягодичной артерии и сосудов самого седалищного нерва у больных возникают преходящие спазмы сосудов ног, приводящие к перемежающейся хромоте.
При поясничном остеохондрозе рефлекторные сосудистые дистонии в области нижних конечностей могут проявляться в двух вариантах: вазоспастический и вазодилататорный. При вазоспастическом варианте, кроме боли в пояснице и ноге, больные испытывают зябкость пораженной конечности. Кожная гипотермия более выражена в дистальных отделах конечностей, после нагрузки исчезает, а иногда и наоборот, усиливается. При вазодилататорном варианте, помимо боли в пояснице и ноге, больные часто ощущают тепло или жар. Кожная гипертермия определяется тактильно преимущественно в дистальных отделах конечностей. Признаки вазодилатации становятся более четкими после физической нагрузки.
Поясничный остеохондроз так же, как и остеохондроз шейного отдела, проявляется компрессионными корешковыми синдромами (радикулопатия). Ниаиболее часто в пределах позвоночника поражается участок корешка, простирающийся от твердой мозговой оболочки до радикуло-ганглинарного отрезка – корешковый нерв Нажотта. Он подвергается сдавлению в эпидуральной зоне позвоночного канала и медиальной (внутренней) зоне межпозвонкового отверстия. Чем ниже расположены корешковые нервы Нажотта, тем они длиннее, поэтому в поясничном отделе на большем протяжении они подвержены действию грыжи в эпидуральной клетчатке. В поясничной области медианная грыжа оказывает давление на многие корешки конского хвоста.
Раздражение корешка сопровождается стреляющей болью и гипалгезией в зоне соответствующего дерматома и симптомами выпадения соответствующем миотоме (гипотрофия, гипотония, гипорефлексия, слабость). При радикулярных синдромах неврологическая картина определяется локализацией и степенью поражения межпозвонковых дисков.
Относительно редкая локализация поражения L1-L3 грыжами диска. Грыжа диска L1-L2 воздействет и на конус спинного мозга. Начало корешкового синдрома проявляется болью и выпадением чувствительности в соответствующих дерматомах, а чаще – по коже внутреннего и переднего отдела бедра. При поражении корешка спинномозгового нерва L3 изменяется чувствительность в области передней поверхности бедра и внутренней поверхности голени, выражен лордоз, отмечается снижение или отсутствие коленных рефлексов, часто гомолатеральный сколиоз.
Поражение корешка L4 (дисками LIII-LIV) нечасто встречается. При этом возникает нерезкая боль, которая иррадиирует по внутренне передним отдела бедра, иногда до колена и немного ниже; двигательные нарушения проявляются в четырехглавой мышце: нерезкая слабость и гипотрофия при сохранном (часто даже повышенном) коленном рефлексе.
Поражение корешка L5 в результате его сдавления грыжей диска LIV-LV встречается часто обычно после продолжительного периода поясничных прострелов, причем картина корешкового поражения оказывается достаточно тяжелой. Боль иррадиирует от поясницы в ягодицу, по наружному краю бедра, по переднее-наружной поверхности голени до внутреннего края стопы и первых пальцев. В этой же зоне, особенно в дистальных отделах дерматома, выявляется гипалгезия. Определяются снижение силы разгибателя 1 пальца (мышцы, иннервируемой лишь корешком L5), снижение рефлекса с сухожилия указанной мышцы, гипотония и гипотрофия передней большеберцовой мышцы.
Наиболее часто встречается поражение корешка S1 грыжей диска LV-SI. Так как грыжа диска не удерживается долго узкой и тонкой на этом уровне задней продольной связкой, заболевание часто начинается сразу с корешковой патологии. Период люмбаго и люмбалгии, если он предшествует корешковым болям, бывает коротким. При поражении данного корешка нарушается чувствительность в области задненаружной поверхности бедра и голени, имеется гипотрофия слабость ягодичной мышцы, понижение силы сгибателей стопы, снижение или выпадение ахилловых рефлексов.
При заднесрединных дисках поражаются оба корешка с картиной двустороннего радикулярного синдрома. Монорадикулярность поражения – признак дискогенного радикулита. Отличающий его от инфекционного радикулита.
Синдром компрессии конского хвоста наиболее тяжелое осложнение поясничного остеохондроза, причиной которого во всех случаях являются массивные пролапсы дисков или миграции их фрагментов в просвет позвоночного канала.
Би– и полирадикулярные поражения встречаются нередко в результате множественных (две) грыж, сдавление соседних корешков, одной крупной грыжей, натяжение соседних корешков гипертрофированной желтой связкой, реактивного воспаления, дисциркуляторных нарушений и др.
Заболевания, которые способствуют появлению поясничного остеохондроза
Появлению поясничного остеохондроза и связанных с ним болей способствуют различные заболевания внутренних органов. Больше 30% пациентов, имеющих клинические проявления поясничного остеохондроза, жалуются на проблемы с желудочно-кишечным трактом или печенью. Причина этого в том, что при наличии заболеваний желудочно-кишечного тракта, печени или поджелудочной железы, потоком болевых импульсов вызывается спазм и напряжение мышц и сосудов, что, в свою очередь создает кислородное голодание и развитие дистрофического процесса в определенных областях тела. Усугубляет процесс нарушение обмена веществ, которое присуще этим заболеваниям. Также поясничные боли могут спровоцировать заболевания органов малого таза: для женщин это воспаление придатков матки (аднексит), для мужчин - воспаление предстательной железы (простатит). Также проявлению поясничного остеохондроза способствуют застойные явления в полости малого таза, возникающие при перечисленных заболеваниях, а также при запорах, геморрое, хроническом колите.
Разновидности проявлений поясничного остеохондроза
Одна из наиболее полных классификаций вертеброгенных заболеваний периферической нервной системы (связанных с позвоночником) предложена И.П. Антоновым.
В соответствии с этой классификацией выделяются такие клинические синдромы поясничного остеохондроза:
- рефлекторные синдромы - люмбаго, люмбалгия, люмбоишиалгия;
- корешковые синдромы - вертеброгенный (дискогенный) пояснично-крестцовый радикулит, при котором чаще всего поврежден пятый поясничный или первый крестцовый корешок;
- корешково-сосудистые синдромы - радикулоишемия, проявляющаяся сдавливанием сосудов (корешковой артерии или вены) вместе с корешком.
Люмбаго – острая поясничная боль по типу «прострела». Обычно возникает при подъеме тяжестей, неловком движении, в некоторых случаях после чихания и кашля.
Люмбалгия – хроническая (подострая) боль, постепенно возникающая после физической нагрузки, длительного нахождения в неудобной позе или положении сидя.
Люмбоишиалгия – боль в пояснице, которая распространяется в одну или обе ноги. При этом могут присутствовать мышечно-тонические, вегетативно-сосудистые и нейротрофические проявления.
Радикулиты (корешковые синдромы) проявляются сдавлением одного или двух корешков. Характеризуются корешковыми болями, а также нарушениями в двигательной (слабые сгибатели и разгибатели большого пальца или стопы) и чувствительной области (выпадение функции поврежденного корешка)
Радикулоишемия появляется из-за сдавления корешково-спинальных артерий. Клиническая картина проявляется грубыми двигательными (парезы, параличи) и чувствительными нарушениями при имеющихся слабо выраженных болях, в некоторых случаях при их отсутствии.